关于“B族链球菌感染”的那些事,一文了解
关于“B族链球菌感染”的那些事,一文了解

医脉通编译整理,未经授权请勿转载。

B族链球菌 (GBS)通常会出现在高达35%的健康女性的生殖道或胃肠道,感染GBS的孕妇可在分娩时或破膜后将GBS传播给新生儿,而新生儿感染GBS可导致败血症和/或脑膜炎。
GBS感染的流行病学
GBS又称无乳链球菌(Streptococcus agalactiae),是一种兼性厌氧的革兰阳性球菌,可间断性、一过性或持续性定植于消化道和生殖道。GBS在新生儿中的定植和感染很大程度与分娩时母体定植相关。GBS阳性孕妇中约 50%会垂直传播给新生儿,约有1% ~2% 可发展成新生儿早发型GBS感染。
除了感染新生儿,GBS还可导致免疫功能低下者(如恶性肿瘤、糖尿病、HIV感染者)发生侵袭性感染。此外,无脾症或功能性无脾患者(如镰状细胞病)也存在侵袭性GBS感染的风险。在过去的20年间,未妊娠成年人群GBS病的发病率增加了2-4倍,多数为存在潜在疾病或65岁以上人群。
GBS感染的临床表现
1.新生儿GBS感染
自20世纪70年代以来,GBS仍是新生儿败血症的主要原因,依据发病的年龄,可分为早发型和迟发型感染。
新生儿早发型GBS感染指出生7d内发生的一系列疾病,一般在出生后 12~48 h内出现,继发于垂直传播或分娩过程中吸入。婴儿通常表现为呼吸窘迫,其他症状还包括嗜睡、进食不良、腹胀、黄疸、心动过速和低血压。足月新生儿通常会出现发热,但在早产儿中通常不发热或出现体温过低。
迟发型GBS感染出现在出生后7d至2~3个月之间,主要是通过母亲水平传播感染,也可从医院或社区感染。迟发型GBS感染与早发型感染有相似的临床表现,血行感染是迟发型GBS病的最常见表现,主要引起婴儿脓毒症、脑膜炎或软组织及器官感染。
2.成人GBS感染
多数侵袭性GBS感染的成人患者均有潜在疾病,主要包括糖尿病、心脏病和恶性肿瘤。常见的临床表现为发热、寒战以及精神状态改变。GBS相关的局灶性感染包括肺炎、心内膜炎、皮肤软组织感染以及骨髓炎。在GBS菌血症第1次发作后存活的非妊娠成人中,1年后再次复发的比例为4%。
GBS感染的临床评估
GBS感染确定性检测为细菌培养。快速抗原检测不适合替代血液或其他正常情况下无菌体液标本培养,在治疗期间不建议重复抗原测试。
由于早发性脑膜炎在临床上无法与无病灶菌血症进行区分,高达30%的新生儿脑膜炎患者的血液培养为阴性。因此,腰椎穿刺对于确定脑膜是否受累是必要的。
GBS感染的治疗
当怀疑新生儿败血症时的初始治疗是应用氨苄青霉素和氨基糖苷类抗生素,通常为庆大霉素。氨苄青霉素和庆大霉素都具有抗GBS的活性,而GBS是新生儿败血症的常见原因。但因有发生耳毒性和肾毒性的可能性,“新生儿败血症诊断及治疗专家共识 (2019 版)”指出,对于<6岁儿童,原则上不使用氨基糖苷类抗菌药物。若药物敏感试验提示病原菌仅对该类药物敏感,在取得家长知情同意的情况下可考虑使用。推荐应用氨苄西林(或青霉素)+第三代头孢菌素作为一线抗菌药物组合。
支持治疗措施包括纠正电解质及酸碱失衡,对于感染性休克患儿,则应在用抗菌药物的同时,积极抗休克治疗。
GBS感染的预防
妊娠期GBS定植是一个不容忽视的问题。对孕妇进行GBS定植筛查,围产期预防性使用抗生
素,能够显著减少母婴侵袭性GBS病的发生率,改善母儿结局。
产时针对GBS预防性应用抗生素适用于妊娠35-37周常规GBS筛查培养结果为阳性的所有妊娠女性。对于孕35~37周GBS 筛查为阳性的孕妇,或既往有新生儿GBS病史者,或此次孕期患GBS菌尿者,在发生胎膜早破或进入产程后,建议针对GBS预防性使用抗生素。如果GBS状态不详,若有以下高危因素:产时发热≥38 ℃、早产不可避免、未足月胎膜早破、胎膜破裂≥18 h,则建议预防性使用能够覆盖GBS的广谱抗生素。
在分娩前4h或4h以上使用β-内酰胺类抗生素(最好为青霉素)进行预防对于早发型GBS病非常有效。若青霉素皮试结果为阴性,首选静脉输注青霉素G负荷量500万单位,之后250~300万单位每4小时1次至分娩,或静脉输注氨苄青霉素负荷量2 g,之后1g 每4小时1次至分娩。若皮试结果为阳性,可在头孢类抗生素不过敏或头孢唑林皮试阴性的情况下选用头孢唑林,用法为静脉输注头孢唑林负荷量2 g,后1 g 每8小时1次至分娩;否则根据GBS菌株对克林霉素的药敏情况进行选择,若对克林霉素敏感,选用克林霉素,若不敏感,选用万古霉素。
参考资料:
1.Hanna M, Noor A. Streptococcus Group B. [Updated 2021 Jan 28]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2021 Jan-.
2.中华医学会围产医学分会,中华医学会妇产科学分会产科学组.预防围产期B族链球菌病(中国)专家共识[J].中华围产医学杂志,2021,24(08):561-566.
3.岳少杰,王铭杰,林锦.早产儿早发型败血症的诊断与抗生素使用建议:湖南省新生儿科专家共识[J].中国当代儿科杂志,2020,22(01):1-6.
4.肖湛松,陈秋珍,樊尚荣.围产期B族链球菌感染的预防[J].中华产科急救电子杂志,2021,10(03):184-189.
-
- 为什么羊奶更适合中国人 羊奶粉好为什么人普遍选择牛奶粉
-
2024-02-19 19:50:01
-
- 牙齿种植体的价格 牙科种植体价格
-
2024-02-19 19:47:46
-
- 胸口疼是不是心脏病?医生提醒:这些病都会胸口痛
-
2024-02-19 19:45:32
-
- 别被装修“全包价”套路了
-
2024-02-19 19:43:17
-

- 拿着镰刀的人叫什么 拿着镰刀的人图片
-
2024-02-19 19:41:03
-

- 冬季怎么养肾补肾 冬季养生滋阴补肾
-
2024-02-19 19:38:48
-

- 文明之花处处开放手抄报 文明之花处处开的手抄报
-
2024-02-19 19:36:33
-
- never can还是can never never放在can的前面还是后面
-
2024-02-19 19:34:19
-

- 《良辰好景》大结局:桃花开,故人离,萧北辰与林杭景,天各一方
-
2024-02-19 07:52:46
-

- 验孕棒一深一浅后什么时候可以确定 验孕棒一深一浅多长时间再测
-
2024-02-19 07:50:31
-
- 最近很火的博士论文致谢时评 最近很火的博士论文致谢文案
-
2024-02-19 07:48:17
-

- 好吃易做的家常汤菜 30种最常吃的家常汤菜
-
2024-02-19 07:46:02
-

- 阿东任第一书记!新一届团中央领导班子出炉:共3位“80后”,两位是女性
-
2024-02-19 07:43:47
-

- 盘点韩国名场面 韩国有名场所
-
2024-02-19 07:41:33
-
- 自动化毕业后从事什么工作 自动化专业毕业生可以干什么
-
2024-02-19 07:39:18
-

- 绿皮火车第几节是硬卧 绿皮火车一节车厢多少米
-
2024-02-19 07:37:03
-

- 唐朝灭亡的四大原因 唐朝是被谁灭亡的
-
2024-02-19 07:34:48
-
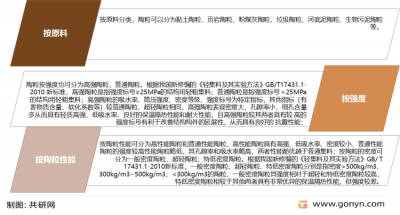
- 陶粒行业前景分析 陶粒行业前景如何
-
2024-02-19 07:32:34
-
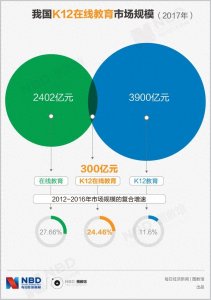
- 被加速的K12:技术能改变教育吗?
-
2024-02-18 19:50:52
-

- 一米究竟有多长?| 科学小馆儿
-
2024-02-18 19:48:37


 中国哪些军事设施和博物馆可供参观?各地都有分布,推荐军博
中国哪些军事设施和博物馆可供参观?各地都有分布,推荐军博 预产期的三种计算方法
预产期的三种计算方法